Недавно «Китайский журнал торакальной и сердечно-сосудистой хирургии» опубликовал «Национальный экспертный консенсус по стратегии управления периоперационной легочной утечкой воздуха в торакальной хирургии (2023)» в томе 40, выпуск 4, апрель 2024 года. Этот консенсус полностью объясняет стандартизированный процесс диагностики и лечения и консенсус в отношении стратегии управления постоянной утечкой легочного воздуха при предоперационной оценке, интраоперационной операции и послеоперационном лечении, а также дает рекомендации.[1]
Консенсус указывает: «С развитием минимально инвазивных хирургических технологий и популяризацией концепции ускоренной хирургии восстановления, торакальная хирургия быстро развивается в направлении минимально инвазивной и повседневной хирургии. Тем не менее, пациенты после торакальной хирургии все еще подвержены риску послеоперационных осложнений. Среди них постоянная утечка легочного воздуха после операции по-прежнему является одним из наиболее распространенных осложнений торакальной хирургии. Частота постоянной утечки легочного воздуха достигает 10-26%, что часто беспокоит пациентов и медицинский персонал. Стойкая утечка легочного воздуха имеет множество неблагоприятных последствий для пациентов, значительно продлевая время послеоперационного дренажа и госпитализации, и может даже вызвать серьезные осложнения, такие как подкожная эмфизема большой площади, одышка, инфекция легких, инфекция разреза, эмпиема и т. д., Которые увеличивают психическое и экономическое бремя пациентов и серьезно влияют на их реабилитацию и эффективное использование медицинских ресурсов. Ожидается, что благодаря продвижению и реализации этого консенсуса он обеспечит более эффективное решение клинической проблемы постоянной утечки легочного воздуха, улучшит уровень диагностики и лечения постоянной утечки легочного воздуха, будет способствовать скорейшему выздоровлению пациентов, сократит время госпитализации пациентов, И обеспечить сильную поддержку для быстрого восстановления пациентов после операции».
Для удобства чтения мы организуем консенсусный контент следующим образом:
Постоянная утечка легочного воздуха определяется как утечка легочного воздуха продолжительностью более 5 дней.
(Рекомендованный уровень: 2А; уровень экспертного согласия: 95%)
Население с высоким риском постоянной утечки легочного воздуха должно быть оценено до операции, и профилактические меры должны быть приняты до, во время и после операции, чтобы уменьшить возникновение постоянной утечки легочного воздуха. Хроническая обструктивная болезнь легких и плевральные спайки в анамнезе являются независимыми факторами риска постоянной утечки легочного воздуха.
(Уровень рекомендации: 1B; уровень экспертного согласия: 96%)
Хирургические факторы риска постоянной утечки легочного воздуха включают повреждение и разрыв висцеральной плевры. Рекомендуется использовать соответствующие хирургические методы, чтобы минимизировать или избежать разрыва висцеральной плевры. Когда пациенты с факторами высокого риска, такими как ХОБЛ или эмфизема легких, подвергаются легочной хирургии, они могут использовать грудные хирургические биологические пластыри с соответствующими показаниями для предотвращения утечки легочного воздуха стандартизированным образом после предоперационной оценки.
(Уровень рекомендации: 1B; уровень экспертного согласия: 97%)
В конце операции на легких рекомендуется оценить степень утечки легких, предпочтительно с помощью теста погружения; рекомендуется контролировать давление инсуффляции на уровне 20 ~ 30 см H2O.
(Рекомендационный уровень: 2А; уровень экспертного согласия: 92%)
Если во время операции обнаружена утечка легких, легкую утечку можно оставить необработанной, а умеренную или сильную утечку рекомендуется активно лечить во время операции; предпочтительны обычные механические методы, такие как хирургическое наложение швов или закрытие резки; когда обычные методы все еще неудовлетворительны, Рекомендуется использовать высокотехнологичные материалы, такие как медицинские клеи с показаниями для предотвращения легочной утечки.
(Рекомендационный уровень: 2А; уровень экспертного согласия: 92%)
Тип, количество, положение и боковое отверстие грудной дренажной трубки очень важны для лечения пациентов с утечкой легочного воздуха. Количество и тип дренажных труб могут быть разумно выбраны в соответствии с конкретной ситуацией во время работы. При утечке воздуха от средней до сильной рекомендуется оставить обычную толстую трубку.
(Рекомендационный уровень: 2А; уровень экспертного согласия: 92%)
Всасывание отрицательного давления имеет клиническое значение для пациентов с постоянной утечкой легочного воздуха, и необходимо выбрать соответствующий метод дренажа отрицательного давления в соответствии с конкретной ситуацией.
(РекомендоватьУровень оценки: 2B; уровень экспертного согласия: 89%)
Цифровая дренажная система грудной клетки может использоваться для лечения постоянной утечки легочного воздуха. Его ретроспективная кривая утечки воздуха дает врачам более объективную клиническую основу для регулировки значения всасывания отрицательного давления, что помогает сократить время дренажа и время госпитализации.
(Рекомендательный уровень: 2B; уровень экспертного согласия: 88%)
Плуродез является важным клиническим методом лечения постоянной утечки легочного воздуха, который может облегчить степень утечки легочного воздуха и сократить продолжительность. Тип препарата может быть разумно выбран в соответствии с конкретной ситуацией.
(Рекомендованный уровень: 2А; уровень согласия экспертов: 90%)
Для пациентов с постоянной утечкой легочного воздуха, если они соответствуют определенным условиям, профессиональная медицинская команда может выполнять домашнее цифровое управление грудной трубкой, которое может эффективно управлять пациентом без увеличения связанных с этим осложнений или смертности, обеспечивая безопасность и эффективность пациента. (Уровень рекомендации: Уровень 3; Уровень экспертного согласия: 82%)
Пациенты с постоянной утечкой легочного воздуха (особенно бронхоплевральная фистула), которые не могут быть разрешены консервативным лечением, могут рассмотреть возможность хирургического лечения или эндоскопического интервенционного лечения, но следует провести междисциплинарное обсуждение для разработки индивидуального плана лечения, основанного на конкретной ситуации пациента.
(Рекомендованный уровень: 2А; уровень согласия экспертов: 90%)
Приведенное выше содержание является ключевыми моментами Национального экспертного консенсуса по стратегиям управления на периодической основе (2023)
Стоит отметить, что этот консенсус 3 четко гласит: «Хирургические факторы риска постоянной утечки легочного воздуха включают висцеральную плевральную травму и разрыв. Рекомендуется использовать соответствующие хирургические методы, чтобы минимизировать или избежать разрыва висцеральной плевры. Когда пациенты с факторами высокого риска, такими как ХОБЛ или эмфизема легких, подвергаются хирургии легких, они могут использовать грудные хирургические биологические пластыри с соответствующими показаниями для предотвращения утечки легочного воздуха стандартизированным образом после предоперационной оценки. (Уровень рекомендации: 1B; уровень экспертного согласия: 97%)"
Материал внеклеточного матрикса подслизистой тонкой кишки (SIS) без поперечно-сшитого свинья в настоящее время является идеальным армированным хирургическим биологическим пластырем для решения проблемы постоянной утечки легочного воздуха (PAL) после резекции легких и сокращения времени послеоперационной госпитализации пациентов. James R. et al. предложили инновационный метод под названием «Стандартизированное послеоперационное уменьшение утечки воздуха (STAR)», который включает в себя три фактора, связанные с уменьшением утечки воздуха: беспроблемная операционная техника, подпитка штапельной линии и управление грудной трубкой на основе протокола. В исследовании проанализировано 475 пациентов, которым была проведена резекция легких с использованием STAR (264 лобэктомии, 198 клиновидных резекций и 13 сегментэктомий).[2]. Все пациенты использовалиМатериал для сизБиологические пластыри для усиления анастомоза во время операции. Результаты были сопоставлены с данными из Национальной базы данных Общества торакальных хирургов (2012-2014). Результаты показали, что метод STAR в сочетании с биологическими пластырями материала SIS для усиления анастомоза легких может снизить частоту PAL после лобэктомии на 52% (5,7% против 10,9%, P = 0,0079) и частоту PAL после резекции клина на 40%. (2,5% против. Результаты показали, что биологический пластырь SIS может снизить эффективность послеоперационной утечки легочного воздуха, а его комбинация со STAR может принести больше пользы пациентам.
Хирургический метод | Количество дел | Частота PAL (с использованием технологии STAR) | PAL заболеваемость (Рутинный) | Скорость снижения | P-значение | Продолжительность пребывания в больнице (дни/с использованием технологии STAR) | Пребывание в больнице (дни/рутина) | P-значение |
Лобэктомия | 264 | 5,7% | 10,9% | 52% | Р = 0,0079 | 3,2 | 6,3 | Р = 0,0001 |
Клиновая резекция легкого | 198 | 2,5% | 4,2% | 40% | Р = 0,3841 | 3,3 | 4,5 | P = 0,0152 |
Сегментарная резекция легкого | 13 | 7,7% | 7,4% | - | P = 0,2292 | 3,2 | 5,2 | Р = 0,0001 |
По мере накопления опыта применения технологии STAR в клиническом применении, члены команды дополнительно проанализировали влияние технологии STAR в сочетании с биологическим пластыря материала SIS на время послеоперационной госпитализации 390 пациентов, перенесших резекцию легких [3]. Результаты показали, что с момента применения технологии STAR в 2010 году среднее время послеоперационной госпитализации пациентов составляло 3,9 дня, а 38% (240 случаев) пациентов могли быть выписаны в первый день после операции (POD1); А время послеоперационной госпитализации сокращалось из года в год благодаря применению технологии STAR в сочетании с биологическим пластыря из материала SIS. В 2017 году около 63% пациентов могли быть выписаны на POD1 (Рисунок 3). Кроме того, значительно повысилась удовлетворенность пациентов в послеоперационный период, расходы на госпитализацию снизились, а частота реадмиссии пациента, частота осложнений или смертность в течение 30 дней не увеличились. Этот результат еще раз подтвердил эффективность и безопасность технологии STAR в сочетании с биологическим пластырем материала SIS в сокращении времени госпитализации пациентов.
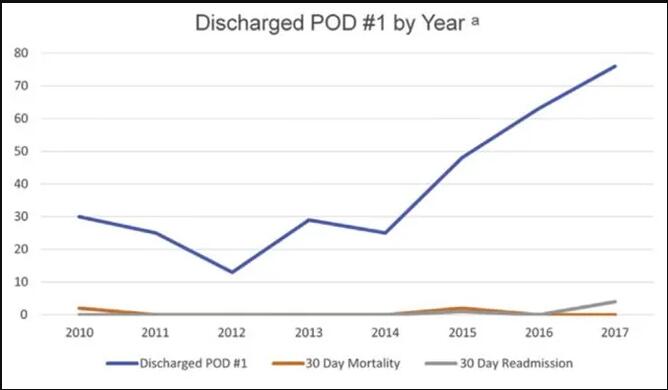
Диаграмма 1Клинические преимущества STAR в сочетании с биологическим пластыря из материала SIS при послеоперационном пребывании в больнице
Одна из причин, по которой биологические пластыри материала SIS могут эффективно уменьшить послеоперационную утечку легких у пациентов с резекцией легких, заключается в том, что материалы SIS могут обеспечить лучшую устойчивость к давлению при анастомозе легких. Результаты эксперимента на животных, проведенного на модели легких свиней, показали, что по сравнению с усиленными патч-материалами, такими как синтетические (PGA, ePTFE) и бычий перикард, анастомоз легких, усиленный биологическими патчами материала SIS, показал более высокий порог утечки (SIS против PGA против ePTFE против BP: 75 против 40 против 20 против 40 см H2O, рисунок 4), что указывает на то, что материал может эффективно герметизировать анастомоз легких при более высоком давлении в дыхательных путей, оказывать лучшее сопротивление давлению и предотвращать утечку в легкие.
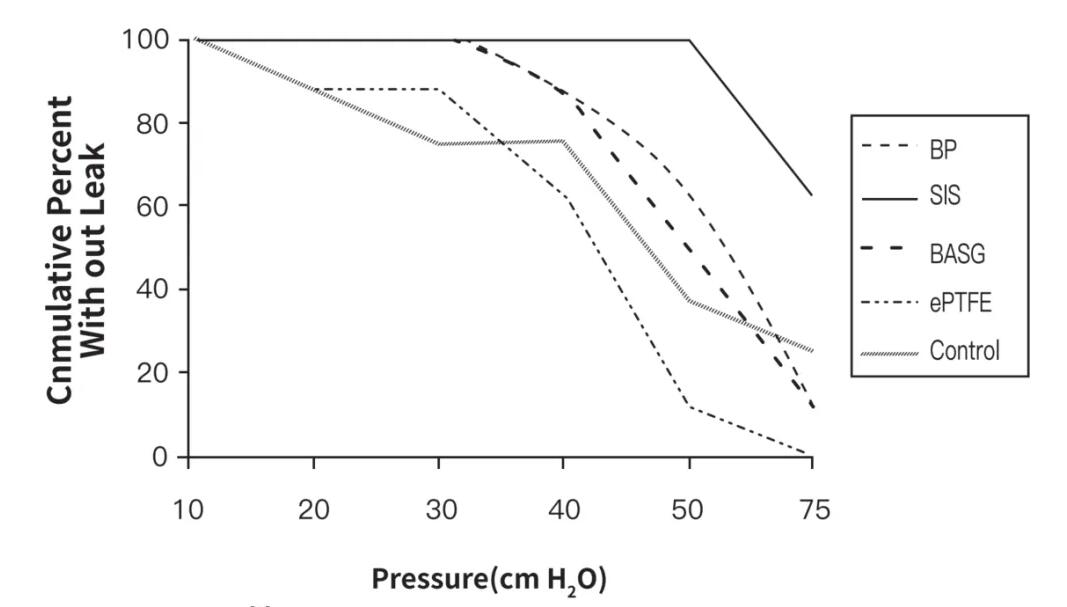
Диаграмма 2Компрессионные характеристики биологического патча материала SIS для усиления анастомоза легких
Отечественный инновационный продукт-Borriqiang®Anastomotic заплата подкрепления (диаграмма 3) сделана non-крест-соединенной, сильно bioactive, decellularized матрицы (ECM) SIS внеклеточной как сырье. Он используется со степлером и стабильно фиксируется на анастомозе в процессе обжига степлера. Он может равномерно распределять нагрузку скоб на легочную ткань и уменьшать режущее повреждение легочной ткани скобками. Она осуществляет функции подкрепления, гемостасис, и предохранения утечки воздуха, и эффектно избегает проблем анастомозик утечки и кровотечения в традиционной хирургии сшивателя (диаграмма 4).

Рисунок 3 Принципиальная схема Боррцян®Vidasis SIS продукт армирования стейплина
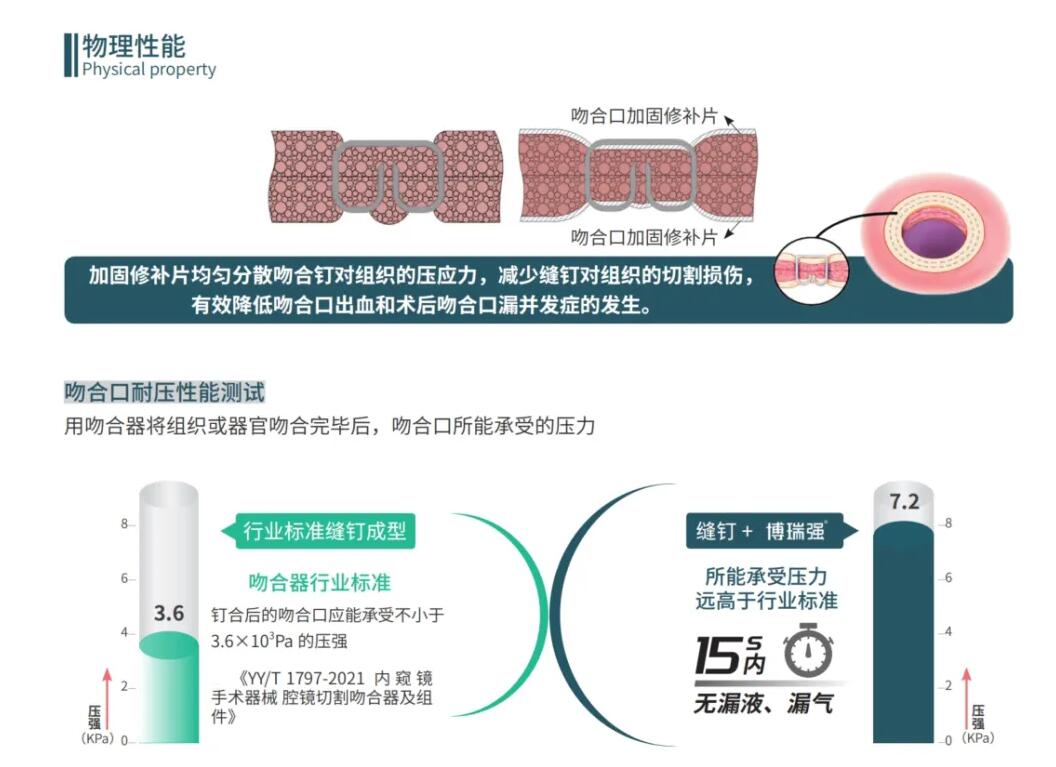
Рисунок 4 Принципиальная схема принципа работы Borrqiang®Vidasis SIS продукт армирования стейплина
Боррицян®Заплата подкрепления Anastomotic имеет следующие преимущества (диаграмма 5):
1) Материал SIS, обработанный с помощью процесса непоперечных сшивок, сохраняет полную трехмерную структуру ECM и богат множеством биоактивных факторов, которые могут быстро васкуляризировать и вызывать регенерацию и восстановление тканей, и могут быть полностью разложены.[5, 6], Без остатков посторонних веществ и обладает отличными антиадгезионными свойствами[7];
2) Во-вторых, по сравнению с синтетическими материалами, материал SIS имеет лучшую биосовместимость, избегая реакции инородного тела и вторичного обертывания волокон и хронической воспалительной реакции, вызванной синтетическими материалами.[6, 8];
3) С точки зрения производительности сборки анастомоза, инновационный дизайн фиксации принят, так что продукт может быть плотно закреплен на устройстве анастомоза без использования клея и может использоваться с полным спектром устройств анастомоза, обеспечивая универсальность pПродукт.
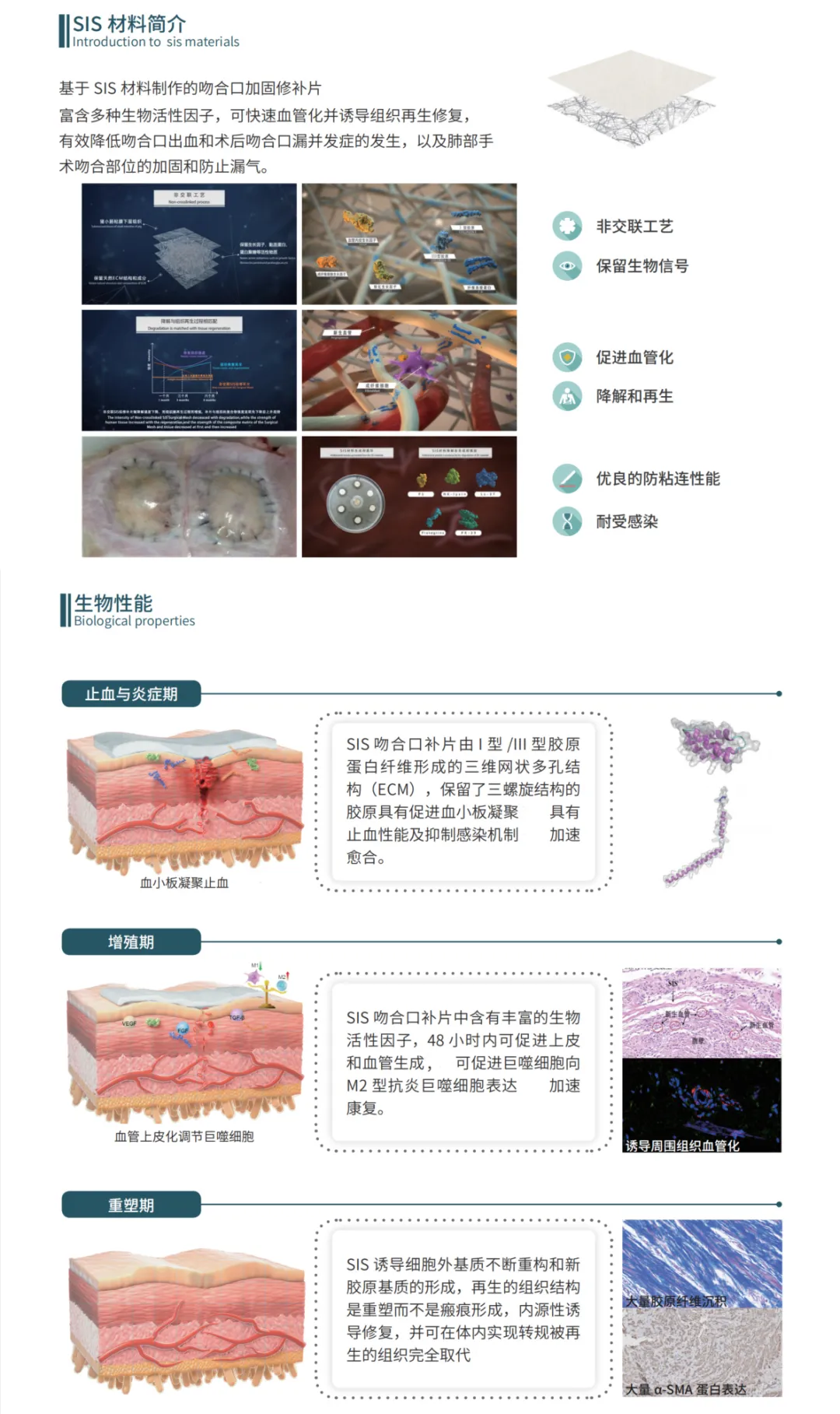
Рисунок 5 Преимущества продукта и механизм Borrqiang®Vidasis SIS Стайплин Армирование
Как инновационное медицинское устройство, одобренное Национальной администрацией медицинских изделий,БИОЗ ЗАЩИТАБоррицян®Anastomotic Reinforcement Patch подходит для желудочно-кишечной хирургии, колоректальной анальной хирургии и других операций на пищеварительном тракте в дополнение к его применению в хирургии легких. С момента получения сертификации в августе 2022 года он широко используется в клинической практике и был признан клиницистами в стране и за рубежом. Мы считаем, что с постоянной популяризацией клинических применений отечественный инновационный продукт Borriqiang®Anastomotic Reinforcement Patch обеспечит более эффективное решение клинической проблемы постоянной утечки легочного воздуха, будет способствовать скорейшему выздоровлению пациентов, сократит их пребывание в больнице, обеспечит сильную поддержку пациентам для достижения быстрого восстановления после операции и принесет пользу большему количеству пациентов.
[1] Отделение торакальной хирургии Китайской медицинской ассоциации, Профессиональный комитет по раку легких Медицинского фонда Wu Jieping, Профессиональная комиссия по комплексной реабилитации рака легких Китайской противораковой ассоциации и т. Д. Национальный экспертный консенсус по стратегиям управления стойкой утечкой легочного воздуха во время периоперационной торакальной хирургии (2023)[J]. Китайский журнал торакальной и сердечно-сосудистой хирургии, 2024, 40(04): 193-200.
[2] Драхуш Н., Миллер AD, Смит JS, Royer AM, Spiva M, Headrick JR Jr. Стандартизированный подход к длительной утечке воздуха после резекции легких. Энн Торак Сург. 2016 Июн; 101(6):2097-101.
[3] Грир S, Миллер A D, Смит J S, и др. Безопасность на следующий день после лобэктомии: нарушили ли мы ограничение скорости?[J]. Энн Торак Сург, 2018106 (4):998-1001.
[4] Дауни DM, Харре JG, Пратт JW. Функциональное сравнение подкреплений линии штапеля при резекции легких. Энн Торак Сург. 2006 Ноя; 82(5):1880-3.
[4] Чжао P, Li X, Клык Q, и др.. Модификация поверхности тонкой кишки submucosa в тканевой инженерии. Реген Биоматер. 2020;7(4):339-348.
[6] Цао Г, Он В, Фань Y, Ли Х. Изучение соответствия между деградацией композитов на основе ECM и ремоделированием тканей в модели дефекта брюшной стенки полной толщины. Биоматер Sci. 2021;9(23):7895-7910.
[7] Лю К, Пей М, Ли К, Чжан И. Децеллюляризед внеклеточный матрикс опосредует конструкцию и регенерацию ткани. Передний Мед. 2022;16(1):56-82.
[8]Lin X, Wang W, Zhang W и др. Покрытие гиалуроновой кислоты улучшает биосовместимость нетканых лесов PGA и образования хряща. Методы части C ткани Eng. 2017;23(2):86-97.




